Le suspense étant insoutenable et la foule réclamant la suite, je vais continuer à vous raconter l’histoire de M. J.
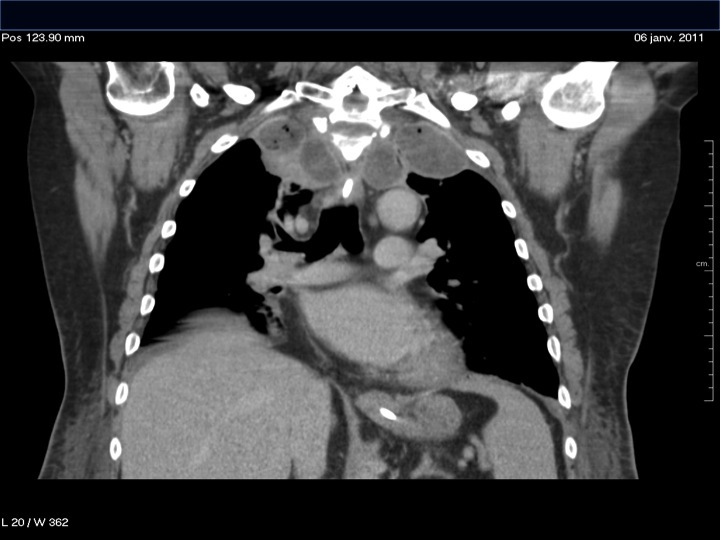
On est au stade où le trou dans l’oesophage est vu ainsi qu’une oesophagite atypique. Il existe des collections dans le médiastin. Une paraparésie complique le tableau.
Les résultats de la PL sont difficiles à interpréter, il existe une très forte protéinorachie à 7g/l sans cellularité. L’analyse immunologique est lancée, elle sera de peu d’utilité. L’EMG n’est pas en faveur d’une radiculonévrite.
En parallèle je prends tout le dossier sous le bras vers le staff universitaire de médecine interne, ils sont gentils ils me font passer en premier, ils évoquent pas mal d’idées intéressantes à creuser, sont forts aussi des toubibs quand même !
L’arrière pensée que nous avons alors est celle d’une actinomycose même si cette dernière n’était pas l’hypothese la plus séduisante du fait de l’absence de terrain caractéristique. L’aspect macroscopique de l’oesophage est curieux et l’anapath va encore compliquer la reflexion, le gars nous appelle : « c’est une oesophagite herpétique je suis formel ». Nous voila bien. Cause ou conséquence de son état général se dégradant à vitesse grand V avec le sepsis thoracique ? Une brève revue de la littérature nous fait douter de l’origine herpétique du trou dans l’oesophage.
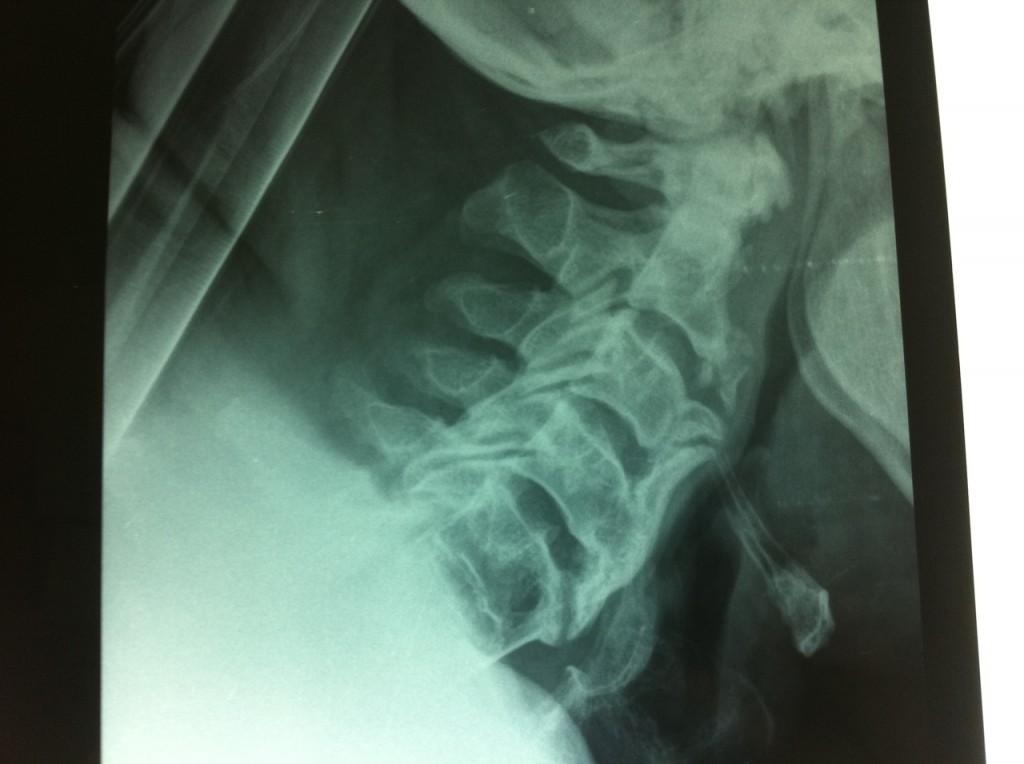
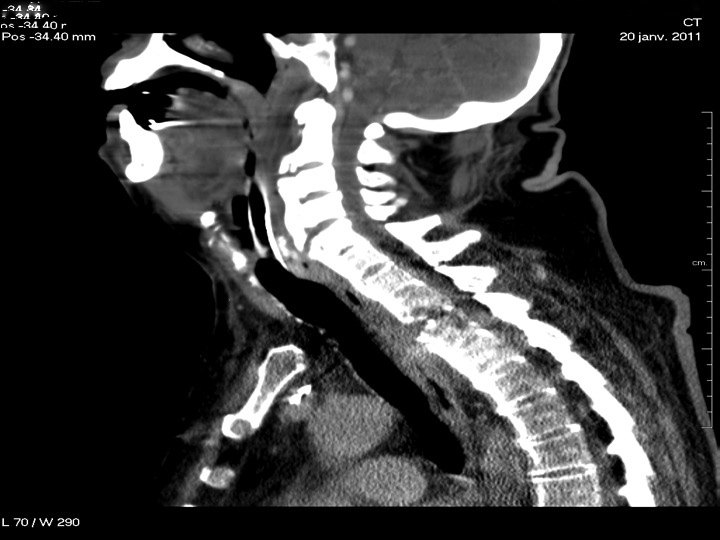
Dans l’intervalle, le résultat du scanner s’affine avec la relecture des images guidée par une meilleure orientation clinique (=on se colle a coté du radiologue et on lui refait toute l’histoire) on pose le diagnostic d’une spondylodiscite débutante avec probable épidurite (rappel : on avait une scintigraphie négative). A noter que l’imagerie ci dessous a été faite plus à distance, au départ, seule une microbulle a pu être décélée en la cherchant +++
Les patrons partent vers la neurochir avec le dossier sous le bras. Les neurochirurgiens ne sont évidemment pas chauds pour opérer ce patient dans les conditions septiques actuelles, surtout avec une porte d’entrée non contrôlée. Ca tombe mal il n’y a pas un chirurgien qui juge ce drainage possible techniquement vu la proximité des gros vaisseaux. C’est la radiologue qui s’y colle. Avec un drainage transpleural bilatéral, la classe.
Les infectiologues rentrent dans l’arène avec une antibiothérapie dont ils ont le secret. Bonne diffusion osseuse, prendre en compte les germes incriminés et les lignes d’antibiothérapie antérieures, les cerveaux chauffent. Dans les suites le patient a bénéficié d’un traitement de consolidation chirurgicale de son rachis et de nouveaux drainages de son médiastin ; il a malheureusement subi de nombreuses complications de la réanimation. Actuellement il est proche de la sortie vers un service de réhabilitation après de longues semaines…
Ah, j’oubliais, je ne vous ai toujours pas dit d’où venait le trou… En fait on aurait pu avoir une idée dès la première visite aux urgences après la chute, mais il fallait avoir une bonne imagination : Donc voilà, le pauvre M. J est vraiment tombé sur un os.
C’est un ostéophyte qui lui a fait un trou dans l’oesophage.
 Cette histoire est triste car le patient est toujours hospitalisé, que son pronostic fonctionnel est médiocre. Cet homme était une force de la nature et j’imagine que les handicaps vont être réellement difficiles a gérer. Cependant j’ai trouvé formidable l’énergie que tous les acteurs ont déployé pour rendre service a cet homme. Dans ce cas très particulier, j’ai vu la force la Médecine Universitaire, et j’ai réellement trouvé ça beau. Je souhaite le meilleur rétablissement possible à notre patient.
Cette histoire est triste car le patient est toujours hospitalisé, que son pronostic fonctionnel est médiocre. Cet homme était une force de la nature et j’imagine que les handicaps vont être réellement difficiles a gérer. Cependant j’ai trouvé formidable l’énergie que tous les acteurs ont déployé pour rendre service a cet homme. Dans ce cas très particulier, j’ai vu la force la Médecine Universitaire, et j’ai réellement trouvé ça beau. Je souhaite le meilleur rétablissement possible à notre patient.
7 réponses sur « #itsalupus 3/3 »
Très très sioux comme histoire!
Mais c’est encore mieux que Dr House!
Je plains ce patient qui voulait juste sortir de sa voiture… Mais je vois difficilement comment au tout début de l’histoire on aurait pu détecter la perforation et éviter toutes les complications.
Yep, on imagine la scène des Experts au ralenti avec l’ostéophyte qui perfore l’oesophage…
On pouvait difficilement imaginer ça au début de l’histoire, c’est clair, et de toute façon, même avec le diagnostique précis ça n’aurait pas amélioré la prise en charge
L’arthrose ça tue.
Faudrait pas vieillir, je vous le dis….
J’espère qu’aucun anesthésiste n’ a trempé dans le coup (genre palpation du tubercule antérieur de C6, pour un bloc interscalénique), ça serait le comble!
Un Borehaave du 1/3 sup, ça n’existe pas?
J’ai quand même l’impression que ces derniers temps on met des Borehaave un peu partout dès qu’on sait pas trop ce qu’il se passe!!
M’enfin pourquoi pas après tout!
pour le Boerhaave pour moi c’est toujours en bas car il y a une zone de faiblesse anatomique, à creuser
mes opérateurs préférés me le confirme, la bisette